Precisiebestraling bij epilepsie - voor neurologen / behandelaren
Informatie voor neurologen / behandelaren
Op dit moment onderzoeken wij in de studie ‘Precision Radiation treatment for Epilepsy’ of we bestraling kunnen inzetten als behandeling bij epilepsie. Deze behandeling kan geschikt zijn voor:
- Patiënten die geen hersenoperatie kunnen ondergaan
- Patiënten bij wie medicijnen niet of onvoldoende werken
In het buitenland behandelen ze epilepsie wel al met bestraling. Ook wordt de behandeling vergoed door de zorgverzekeraars. De resultaten zijn heel hoopvol. Na 2 jaar hadden de meeste patiënten veel minder aanvallen. Een deel van de patiënten had na 2 jaar zelfs helemaal geen aanvallen meer.
Studie Precision: precisiebestraling bij epilepsie
Status van de studie
- Financiering ontvangen
- Studieprotocol goedgekeurd door METC
- Startdatum 1 december 2023
- Studieprotocol internationaal gepubliceerd
Welke organisaties doen mee aan de studie?
In de studie werken verschillende organisaties samen:
- Radiotherapiecentrum Maastro in Maastricht
- De academische ziekenhuizen Maastricht UMC+, Amsterdam UMC en UMC Utrecht
- De twee epilepsiecentra van Nederland: Kempenhaeghe en SEIN
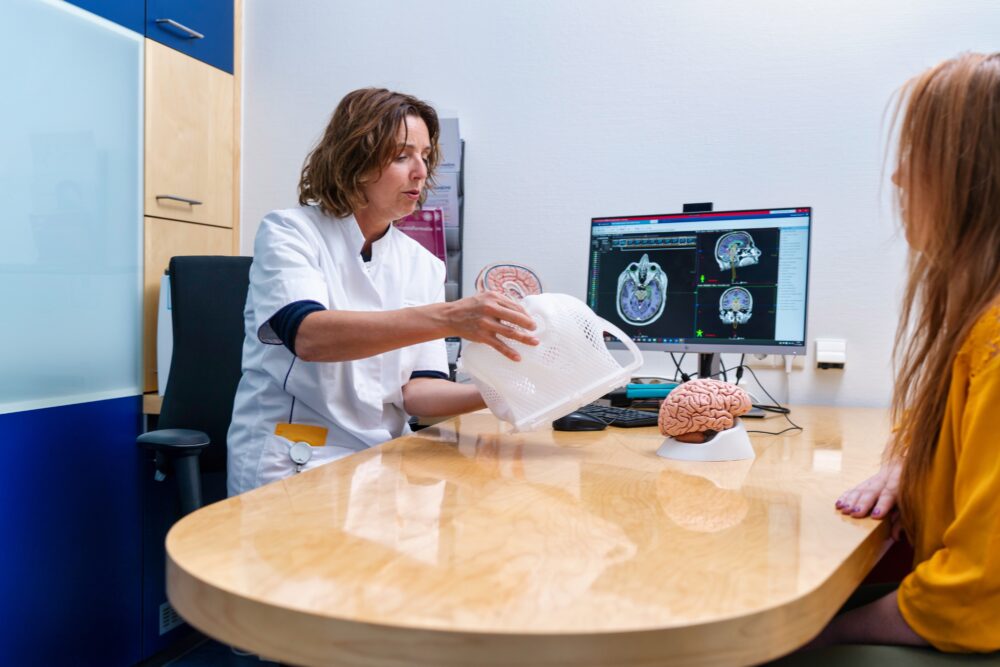
Een op maat gemaakt masker voor een goede positionering
Inclusie- en exclusiecriteria
Inclusie:
- Leeftijd ≥ 18 jaar
- Schriftelijke geïnformeerde toestemming is verleend
- Patiënt is bereid anticonceptie te gebruiken tijdens SRT en ten minste 30 dagen na de SRT
- De patiënt of verzorger is in staat om een epilepsiedagboek bij te houden
- De epilepsie diagnose is gesteld door een neuroloog
- De patiënt heeft gedurende een periode van 3 maanden minstens 3 aanvallen met een focale aanvang gehad, ondanks twee of meer pogingen met anti-epileptische medicatie
- Video-EEG en onderzoek in de werkgroep epilepsiechirurgie om een goed afgebakend aanvalspunt vast te stellen, zijn beschikbaar
- Er is bewijs (bijv. 3T-MRI of een duidelijke SEEG-afbakening) van het anatomische gebied dat met SRT moet worden behandeld, in overeenstemming met de epileptogene zone (EZ) hypothese
- Bij geselecteerde patiënten is een functionele MRI uitgevoerd om taal te lateraliseren of visuele, motorische en/of sensorische eloquente schors te lokaliseren (indien wordt verwacht dat de laesie zich bevindt in de taalgebieden op basis van anatomie)
- De patiënt heeft een standaard batterij neuropsychologische tests voltooid
- De patiënt is beoordeeld als geschikte kandidaat voor SRT door een toegewijde radiotherapeut-oncoloog en neurochirurg/epileptoloog en is doorverwezen voor de studie door een van de Nederlandse regionale multidisciplinaire epilepsiechirurgiewerkgroepen.
- Patiënten die in een eerder stadium zijn afgewezen voor chirurgie kunnen deelnemen aan de studie als de laatste wijziging van de NVS/DBS-instellingen meer dan 1 jaar geleden is of NVS/DBS nog niet is uitgeprobeerd.
Exclusie:
- Zwangerschap
- SRT is niet mogelijk is zonder de toleranties voor radiosensitieve organen te overschrijden
- Eerdere craniële radiotherapie
- Als de radiotherapie behandeling niet mogelijk is om diverse redenen
- Als de patient een klinisch significante of ongecontroleerde medische conditie heeft zoals I) psychiatrische ziekte, sociale situatie die de compliance aan de studie beperkt, II) een medische aandoening, die in de mening van de onderzoekers de patient voor een onaccaptabel hoog risico voor bijkwerkingen plaatst, III) progressieve co-morbititeit die de algehele overleving beperkt.
Aanmelden van patiënten
Als uw patiënt voldoet aan de inclusiecriteria, meldt u hem of haar aan voor het overleg van de werkgroep Epilepsiechirurgie. De specialisten van de werkgroep beoordelen of de patiënt een mogelijke kandidaat is voor bestraling. Daarna beoordelen de onderzoekers van de studie wie van de aangemelde patiënten geschikt is om precisiebestraling te krijgen. Die patiënten nodigen we uit voor de behandeling.
Kandidaten voor stereotactische radiotherapie zijn bijvoorbeeld:
1) Patiënten met een rest hippocampus / amygdala / piriforme cortex waarbij de voorkeur van de neurochirurg en patiënt is om niet nog een 2e keer te opereren (indien de neuroloog een sterke verdenking heeft op een temporo-mesiaal / hippocampaal) focus.
2) Een ander voorbeeld kan de patiënt zijn die een diep-gelegen periventriculaire heterotopie heeft, waarvan met SEEG bewezen is dat het deel is van de epileptogene zone en waarbij tegelijkertijd de toegangsweg naar de laesie toe, met risico’s op complicaties verbonden is, zeker in de dominante hemisfeer.
3) Een derde patiëntencategorie kunnen patiënten zijn met kleine laesies, zoals FCD’s, vlak naast of in de motorcortex, waarbij er een dosisreductie tot 18Gy kan plaatsvinden hetgeen vooral een modulerend effect ter plaatse zal hebben.
4) Tot slot is er altijd een patiëntencategorie die wel wil opteren voor een curatieve behandeloptie maar liever geen invasieve therapie willen.
Een goed team staat aan de basis van de PRECISION studie
Contactinformatie voor vragen of inclusie
Maastro
- Dr. D. Eekers (PI)
- Dr. I. Compter
- Dr. K. Zegers (project coördinator)
MUMC+
- Dr. O. Schijns
Kempenhaeghe
- Dr. A. Colon
- Dr. L. Wagner
SEIN Zwolle
- Dr. C. van Asch
SEIN Heemstede
- Dr. J. Zwemmer
SEIN Utrecht
- Dr. S. van der Salm
SEIN Amsterdam
- Dr. H. Ronner


